Colagenosis: que es, principales causas y como tratar

Contenido
- 1. Lupus
- 2. Esclerodermia
- 3. Síndrome de Sjogren
- 4. Dermatomiositis
- Cómo confirmar el diagnóstico
- Cómo tratar la colagenosis
- Porque pasa
La colagenosis, también conocida como enfermedad del colágeno, se caracteriza por un grupo de enfermedades autoinmunes e inflamatorias que dañan el tejido conectivo del cuerpo, que es el tejido formado por fibras, como el colágeno, y se encarga de funciones como llenar los espacios entre órganos, brindan apoyo, además de ayudar a defender el cuerpo.
Los cambios provocados por la colagenosis pueden afectar a diversos órganos y sistemas del cuerpo, como piel, pulmones, vasos sanguíneos y tejidos linfáticos, por ejemplo, y producir principalmente signos y síntomas dermatológicos y reumatológicos, que incluyen dolor articular, lesiones cutáneas, alteraciones en circulación sanguínea o sequedad de boca y ojos.
Algunas de las principales colagenosis son enfermedades como:
1. Lupus

Es la principal enfermedad autoinmune, que causa daño a órganos y células por la acción de los autoanticuerpos, y es más común en mujeres jóvenes, aunque puede ocurrir en cualquier persona. Su causa aún no se conoce por completo, y esta enfermedad suele desarrollarse de forma lenta y continua, con síntomas que pueden ser leves o graves, que varían de persona a persona.
Señales y síntomas: el lupus puede causar una amplia variedad de manifestaciones clínicas, desde localizadas hasta diseminadas por todo el cuerpo, que incluyen imperfecciones cutáneas, úlceras orales, artritis, trastornos renales, trastornos sanguíneos, inflamación de los pulmones y el corazón.
Obtenga más información sobre qué es y cómo identificar el lupus.
2. Esclerodermia
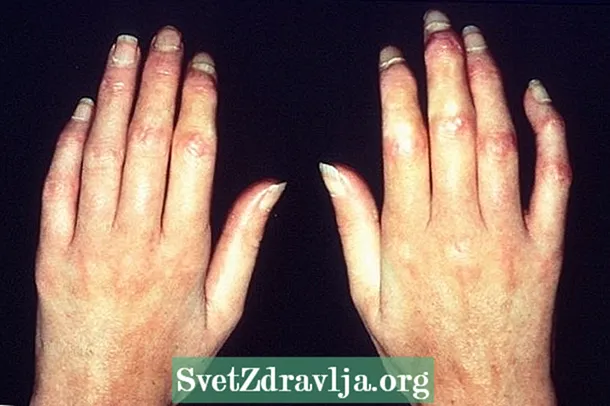
Es una enfermedad que provoca la acumulación de fibras de colágeno en el organismo, cuya causa aún se desconoce, y que afecta principalmente a la piel y las articulaciones, pudiendo también afectar la circulación sanguínea y otros órganos internos, como pulmones, corazón, riñones. y tracto gastrointestinal.
Señales y síntomas: Suele haber engrosamiento de la piel, que se vuelve más rígida, brillante y con dificultades circulatorias, que empeora lenta y continuamente. Cuando llega a los órganos internos, en su tipo difuso, puede provocar dificultades respiratorias, alteraciones digestivas, además de alteraciones de las funciones cardíaca y renal, por ejemplo.
Comprenda mejor los síntomas de los principales tipos de esclerodermia y cómo tratarla.
3. Síndrome de Sjogren
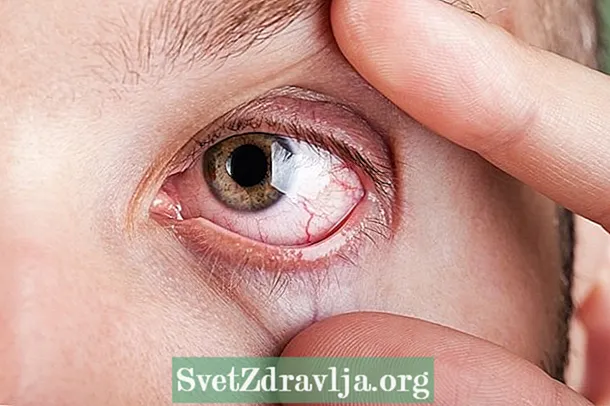
Es otro tipo de enfermedad autoinmune, caracterizada por la infiltración de células de defensa en las glándulas del cuerpo, lo que dificulta la producción de secreción por las glándulas lagrimales y salivales. Esta enfermedad es más común en mujeres de mediana edad, pero puede presentarse en cualquier persona, pudiendo aparecer de forma aislada o acompañada de enfermedades como artritis reumatoide, lupus, esclerodermia, vasculitis o hepatitis, por ejemplo.
Señales y síntomas: sequedad de boca y ojos son los principales síntomas, que pueden agravarse lenta y progresivamente, y provocar enrojecimiento, ardor y sensación de arena en los ojos o dificultad para tragar, hablar, aumento de la caries y sensación de ardor en la boca. Los síntomas en otras partes del cuerpo son más raros, pero pueden incluir cansancio, fiebre y dolor articular y muscular, por ejemplo.
Comprender mejor cómo identificar y diagnosticar el síndrome de Sjogren.
4. Dermatomiositis

También es un tipo de enfermedad autoinmune que ataca y compromete músculos y piel. Cuando afecta solo a los músculos, también se le puede conocer como polimiositis. Su causa es desconocida y puede surgir en personas de todas las edades.
Señales y síntomas: es común tener debilidad muscular, más común en el tronco, dificultando los movimientos de los brazos y la pelvis, como peinarse o sentarse / levantarse. Sin embargo, se puede llegar a cualquier músculo, provocando dificultades para tragar, mover el cuello, caminar o respirar, por ejemplo. Las lesiones cutáneas incluyen manchas rojizas o violáceas y descamación que pueden empeorar con el sol.
Obtenga más información sobre cómo identificar y tratar la dermatomiositis.
Cómo confirmar el diagnóstico
Para diagnosticar la colagenosis, además de la evaluación clínica, el médico puede solicitar análisis de sangre que identifiquen la inflamación y los anticuerpos presentes en estas enfermedades, como FAN, Mi-2, SRP, Jo-1, Ro / SS-A o La / SS- B, por ejemplo. También pueden ser necesarias biopsias o análisis de tejidos inflamados.
Cómo tratar la colagenosis
El tratamiento de un colágeno, así como cualquier enfermedad autoinmune, depende de su tipo y gravedad, y debe ser guiado por un reumatólogo o dermatólogo. Generalmente, implica el uso de corticosteroides, como Prednisona o Prednisolona, además de otros inmunosupresores o reguladores de la inmunidad más potentes, como Azatioprina, Metotrexato, Ciclosporina o Rituximab, por ejemplo, como forma de controlar la inmunidad y disminuir sus efectos sobre el cuerpo.
Además, algunas medidas como la protección solar para prevenir lesiones cutáneas, y gotas oculares artificiales o saliva para reducir la sequedad de ojos y boca, pueden ser alternativas para reducir los síntomas.
La colagenosis no tiene cura, sin embargo la ciencia ha buscado desarrollar terapias más modernas, basadas en el control de la inmunidad con inmunoterapia, para que estas enfermedades se puedan controlar de manera más efectiva.
Porque pasa
Aún no existe una causa clara para la aparición del grupo de enfermedades autoinmunes que causan colagenosis. Si bien están relacionados con la activación incorrecta y excesiva del sistema inmunológico, no se sabe exactamente qué causa esta situación.
Es muy probable que existan mecanismos genéticos e incluso ambientales, como el estilo de vida y los hábitos alimentarios, como la causa de estas enfermedades, sin embargo, la ciencia aún necesita determinar mejor estas sospechas a través de más estudios.
