Disfunción linfática (linfedema)
Contenido
- ¿Qué es la disfunción linfática?
- ¿Qué causa la disfunción linfática?
- Linfedema hereditario (primario)
- Linfedema secundario
- ¿Cuáles son los signos y síntomas de la disfunción linfática?
- ¿Qué complicaciones están asociadas con la disfunción linfática?
- ¿Cómo se diagnostica la disfunción linfática?
- ¿Cómo se clasifica el linfedema?
- ¿Cómo se trata la disfunción linfática?
- Cuidados en el hogar
- Procedimientos médicos y quirúrgicos
- ¿Cuál es el pronóstico a largo plazo para las personas con disfunción linfática?
¿Qué es la disfunción linfática?
La disfunción linfática significa que el sistema linfático está funcionando mal. El sistema linfático está formado por ganglios linfáticos y vasos linfáticos que drenan los líquidos de los tejidos de su cuerpo.
Los líquidos transportan toxinas, células inmunes y productos de desecho a los ganglios linfáticos. Los vasos linfáticos ayudan a mantener el equilibrio de líquidos en el cuerpo al devolver el líquido linfático filtrado al torrente sanguíneo.
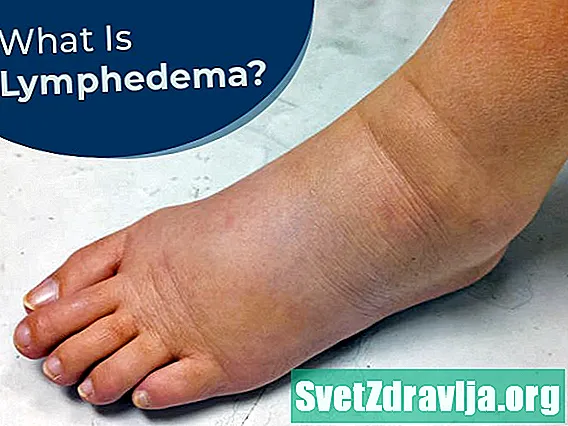
Un sistema linfático que funciona mal hace que los tejidos se hinchen con líquido. Esto se llama linfedema. Suele provocar hinchazón en los brazos o las piernas. Otras partes del cuerpo también pueden verse afectadas.
Puede nacer con un problema linfático que causa linfedema. Esto se llama linfedema hereditario o primario. También puede resultar de una variedad de condiciones genéticas complejas.
También puede desarrollar linfedema por una complicación o lesión de la enfermedad. Esto se llama linfedema secundario. Es un efecto secundario común del tratamiento del cáncer.
La disfunción linfática es una afección crónica para la mayoría de las personas, pero hay tratamientos disponibles para controlarla y encontrar alivio.
¿Qué causa la disfunción linfática?
Hay varias causas diferentes de disfunción linfática hereditaria (primaria) y secundaria.
Linfedema hereditario (primario)
El linfedema hereditario también se conoce como linfedema primario. Es menos común que el linfedema secundario. Es más probable que tenga linfedema hereditario si un miembro de la familia también lo tiene.
Un tipo de linfedema hereditario se conoce como enfermedad de Milroy. Puede causar que las estructuras que conforman su sistema linfático se formen incorrectamente.
La enfermedad de Meige es otra forma de linfedema que también se cree que es hereditaria. Sin embargo, el cambio genético exacto aún no se ha identificado.
Linfedema secundario
El tratamiento para el cáncer de seno con una mastectomía es una de las causas más comunes de linfedema secundario.
Los cirujanos a menudo extraen tejido linfático de debajo del brazo cuando extraen tejido mamario canceroso. Los fluidos que drenan del brazo deben pasar por la axila. Si se extirpan los ganglios linfáticos de esta área, puede producirse disfunción linfática e hinchazón en el brazo.
El cáncer y la radioterapia también pueden causar el desarrollo de linfedema. Los tumores y el tejido cicatricial de la radiación y la cirugía pueden provocar daños y lesiones en el sistema linfático.
El linfedema también puede ocurrir después de tratar los cánceres de cabeza y cuello. Puede provocar hinchazón de la cara, los ojos, el cuello y los labios.
¿Cuáles son los signos y síntomas de la disfunción linfática?
El principal signo de disfunción linfática es el linfedema. El linfedema causa hinchazón en los brazos o las piernas. Sus dedos de manos y pies pueden retener líquido e hincharse. Los tejidos de la cabeza y el cuello también pueden verse afectados.
La hinchazón puede limitar su rango de movimiento. Puede experimentar pesadez o un dolor sordo en el área afectada. El linfedema también puede conducir a:
- cambios en la piel
- decoloración de la piel
- ampollas
- fuga de líquido de la piel
- infección
En la cabeza y el cuello, el linfedema puede afectar la visión y causar dolor de oído y congestión nasal. También puede causar problemas con:
- respiración
- tragar
- hablando
- babeando
Las personas con disfunción linfática congénita pueden mostrar síntomas en la primera infancia. También puede ocurrir con el inicio de la pubertad o en la edad adulta, incluso después de los 35 años.
Los síntomas de linfedema secundario pueden aparecer en cualquier momento después de la cirugía. La mayoría de los síntomas aparecerán entre varios meses y algunos años después de la cirugía. Sin embargo, también puede retrasarse significativamente.
¿Qué complicaciones están asociadas con la disfunción linfática?
Ciertas infecciones pueden ocurrir junto con linfedema, como la celulitis o la linfangitis.
La celulitis es un tipo de infección bacteriana de la piel. Esto está relacionado con los cambios en la piel que a menudo acompañan al linfedema, lo que permite que las bacterias accedan a los tejidos más profundos.
La linfangitis puede deberse a una infección bacteriana, viral o fúngica de los vasos linfáticos.
Los síntomas de infección incluyen un parche rojo veteado o manchado en el área afectada. Otros síntomas comunes incluyen:
- fiebre
- picor
- resfriado
¿Cómo se diagnostica la disfunción linfática?
Su médico realizará un examen físico y le preguntará acerca de su historial médico.
Su médico puede ordenar pruebas de imagen si sospecha una disfunción linfática. Una posible prueba es un linfangiograma. Es un tipo de rayos X que utiliza un medio de contraste para ayudar a mostrar la ruta de los ganglios linfáticos y los vasos linfáticos con mayor claridad.
Su médico a menudo inyectará el tinte en una vena entre los dedos de los pies. El tinte también se puede inyectar en el área de la ingle. Las imágenes de rayos X pueden revelar anormalidades en su sistema de drenaje linfático. Se puede usar una resonancia magnética en lugar de la radiografía tradicional.
¿Cómo se clasifica el linfedema?
El linfedema se clasifica comúnmente en etapas según su gravedad:
- Etapa 0 (latente). No se observan cambios visibles, pero puede notar cambios en la sensación, a menudo con dolor u opresión.
- Etapa 1 (leve). La hinchazón en el área afectada puede cambiar a lo largo del día. El tejido mantendrá una hendidura cuando lo presione (edema de picadura). No hay cambios permanentes en la piel.
- Etapa 2 (moderada). Hay una hinchazón irreversible donde el tejido se siente esponjoso al tacto. Se produce inflamación y engrosamiento de la piel.
- Etapa 3 (severa). Hay retención continua de líquidos. El área afectada se endurece y se vuelve muy grande. Los cambios en la piel son permanentes y, a menudo, hay pérdida de la función.
¿Cómo se trata la disfunción linfática?
Los objetivos del tratamiento son reducir la hinchazón temprana y en la mayor medida posible y retener el rango de movimiento y la función del área afectada.
Cuidados en el hogar
La compresión es un tratamiento importante para el linfedema. Al comprimir la extremidad afectada, los fluidos linfáticos se mueven hacia el torso y salen del brazo o la pierna en un patrón de circulación más normal.
Envolver su brazo o pierna firmemente con una venda elástica o usar una prenda de compresión mantiene la presión continua sobre el área inflamada. Esto reduce el tamaño de la extremidad, disminuye el estrés en la piel y mejora la movilidad.
Prendas de compresión
Las prendas de compresión son medias, medias o mangas especialmente diseñadas que tienen un ajuste ceñido sobre la extremidad hinchada. Su médico puede sugerirle que compre prendas de compresión de cierto grado o nivel de compresión. El grado o nivel dependerá de la gravedad de la hinchazón. Las prendas de compresión estándar están disponibles en la mayoría de las farmacias y farmacias.
Los niveles de compresión se miden en presiones de mm Hg (milímetros de mercurio). Cuanta más compresión necesite, mayor será la presión.
Aunque no existe un estándar de la industria, estas son algunas de las medidas más utilizadas:
- Bajo (clase 1): menos de 20 mm Hg
- Medio (clase 2): entre 20 y 30 mm Hg
- Alto (clase 3): mayor de 30 mm Hg
La compresión de gradiente se recomienda con mayor frecuencia. Se puede construir en una media o funda sin cordones o se puede lograr a través de una envoltura autoaplicada. La compresión de gradiente está diseñada para que sea más apretada en el punto más alejado del brazo o la pierna y se afloje gradualmente más arriba de la extremidad.
Si las prendas de compresión gradiente incorporadas no están disponibles, un especialista en linfedema puede mostrarle cómo usar capas de envoltura para lograr el mismo efecto. Un ajuste más estrecho y estrecho con mucha superposición comienza en el punto posterior. A medida que la envoltura se mueve más arriba de la extremidad, se hacen más flojos, más anchos y menos solapados.
Compre calcetines de compresión, medias o mangas.
Compresión neumática
Otra forma de terapia de compresión se llama compresión neumática. La compresión neumática implica chalecos o mangas que se sincronizan para inflarse y desinflarse para estimular el flujo adecuado de líquido linfático.
Ejercicio
El ejercicio puede ayudar a controlar la disfunción linfática. Sus músculos se contraen durante el ejercicio. Estas contracciones ejercen presión sobre los vasos linfáticos. Esto ayuda a que el líquido se mueva a través de los vasos y reduce la hinchazón.
Los expertos en linfedema recomiendan una variedad de ejercicios para ayudar a controlar la afección:
- Los ejercicios de rango de movimiento simple, como flexiones de rodilla o rotaciones de muñeca, están diseñados para mantener la flexibilidad y la movilidad.
- Los ejercicios repetitivos ligeros también pueden evitar que el líquido se acumule en los brazos o las piernas. Intente caminar, hacer yoga o hacer ejercicios aeróbicos de bajo impacto como nadar.
Apunte de 20 a 30 minutos de ejercicio la mayoría de los días de la semana. Hable con su médico antes de comenzar una rutina de ejercicios.
Procedimientos médicos y quirúrgicos
Es común recomendar una terapia descongestiva integral (CDT) para el tratamiento del linfedema. Esto incluye varios componentes, algunos ya mencionados anteriormente:
- prendas de compresión
- cuidado rutinario de la piel
- ejercicios de extremidades
- mensaje de drenaje linfático
El masaje de drenaje linfático, también conocido como drenaje linfático manual, es un tipo de terapia de masaje realizada por un profesional calificado en linfedema. La manipulación de los tejidos permite que los fluidos linfáticos se drenen más libremente.
La frecuencia con la que se requiere drenaje linfático manual depende de la gravedad, la ubicación de la hinchazón y la cantidad de movimiento del área que se tolera. A menudo comienza cinco días a la semana durante tres a ocho semanas, luego se realiza con la frecuencia necesaria para mantener la mejora. También puede recibir capacitación de un profesional para hacerlo en casa.
No se someta a un drenaje manual si tiene celulitis u otros tipos de infecciones de la piel o degradación de la piel.
La Administración de Alimentos y Medicamentos de EE. UU. Ha aprobado la terapia con láser de bajo nivel para tratar el linfedema relacionado con el cáncer de mama. Se recomienda que un fisioterapeuta u otro profesional de la salud especializado en linfedema aplique este tratamiento. Los estudios han encontrado que puede ser eficaz para disminuir la hinchazón, el dolor y el tamaño de la extremidad.
La liposucción puede ser efectiva en casos de etapas más avanzadas de linfedema cuando otras opciones de tratamiento no han ayudado. Los estudios han encontrado que puede disminuir el tamaño de las extremidades, mejorar la función, el bienestar y la calidad de vida. Sin embargo, siguiendo el procedimiento, todavía es necesario usar prendas de compresión para mantener la hinchazón hacia abajo.
El linfedema que ocurre junto con una infección bacteriana se tratará primero con antibióticos. Los antibióticos pueden ayudar a controlar el dolor y la hinchazón. También ayudan a prevenir la propagación de la infección.
¿Cuál es el pronóstico a largo plazo para las personas con disfunción linfática?
Su pronóstico depende de la etapa, la ubicación y la causa del linfedema, así como de su estado general de salud.
El linfedema es una afección continua que requiere atención continua. En la mayoría de los casos, lidiarás con cierto nivel de hinchazón de forma regular, pero se puede controlar.
Es importante trabajar con un equipo de atención médica de especialistas en linfedema que incluye fisioterapeutas y especialistas quirúrgicos y médicos. La mejor manera de lidiar con el linfedema es usar una combinación de tratamientos y técnicas de manejo.
